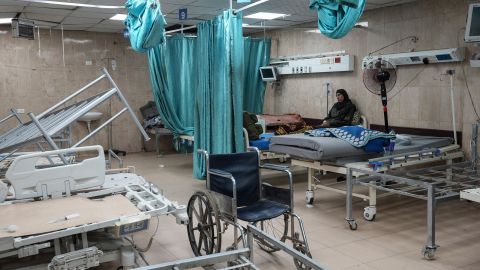
Palästina: Medizinische Versorgung in Zeiten des Krieges: ÄrztInnen am Tropf
Eigentlich hat Hamad Abu Salam ungeheures Glück gehabt, zum zweiten Mal in seinem siebzehn Jahre kurzen Leben. Vor zwölf Tagen durchquerte eine Kugel seinen schmächtigen Körper, als er Steine auf eine israelische Siedlung im Gaza-Streifen warf. Eine kleine verschorfte Wunde zeugt vom Einschuss in der linken Hüfte, die wesentlich grössere Ausschusswunde in der rechten Gesässhälfte verdeckt noch ein Verband. Dort plagen Hamad zwar noch heftige Schmerzen, aber wie durch ein Wunder wurde kein inneres Organ verletzt. In wenigen Tagen kann er die Schifa-Klinik verlassen, das einzige Krankenhaus mit Vollversorgung in Gaza-Stadt.
Schon vor zwei Monaten hatte eine israelische Kugel seinen linken Unterarm durchschlagen, das Ellbogengelenk kann er immer noch nicht ganz strecken. Die vorsichtige Frage, ob er nicht langsam genug habe, ruft kämpferischen Widerspruch hervor: «Wenn ich hier raus bin, dann werfe ich wieder Steine auf die israelischen Siedler!» Seine Mutter und seine kleine Schwester nicken zustimmend.
Mehr als ein Jahr ist es her, da begann der zweite Aufstand der palästinensischen Bevölkerung gegen die israelische Herrschaft in ihrer Heimat. Enttäuschte Hoffnungen, verschlechterte Lebensbedingungen, ständige Gängelung durch israelisches Militär und das Gefühl, weiterhin in einem besetzten Land zu leben, entfesselten im September 2000 die zweite Intifada. Als Reaktion riegelte Israel den Gaza-Streifen hermetisch ab, verschärfte die Kontrollen im Westjordanland und beschränkte die Bewegungsfreiheit der Menschen durch Strassensperren. Zudem zerstört die israelische Besatzungsarmee immer mehr Ackerland und Grünflächen. Das Argument ist immer dasselbe: Sicherheitsaspekte.
Tod am Checkpoint
Gerade die jüngeren PalästinenserInnen wollen sich nicht alles gefallen lassen. Sie werfen Steine auf israelische SoldatInnen und SiedlerInnen, manch einer greift zur Bombe. Mehr als 750 PalästinenserInnen sind bisher in der zweiten Intifada ums Leben gekommen, hinzu kamen 25 000 Verletzte. «Das sind riesige Zahlen für dieses kleine Land mit gut drei Millionen Menschen», erklärt Mustafa Barghouti, der Leiter der Medical Relief Committees, der palästinensischen Ärztehilfskomitees. «Rechnet man das auf die Bevölkerung der USA um, entspräche das 45 000 Toten und 1,3 Millionen Verwundeten.» Für ihn steht fest, dass eine solche medizinische Notfallsituation jedes Gesundheitssystem überfordern würde, das gleichzeitig seine normale Arbeit aufrechterhalten muss.
Seine Organisation hat mittlerweile einen bedeutenden Teil der gesundheitlichen Versorgung in Palästina übernommen und ist mit ihren 18 000 MitarbeiterInnen vor allem in den schlecht erreichbaren Konfliktgebieten im Einsatz. «Sie garantieren dafür, dass den Patienten vor Ort sofortige Hilfe und Versorgung zuteil wird», sagt Barghouti. Damit konnte das Relief Committee teilweise das häufige Problem überwinden, dass die israelische Armee selbst medizinisches Fachpersonal nicht zu Verletzten lässt. Oft genug sind die Hilfseinsätze des Komitees an Strassensperren gescheitert, mit denen die BesatzerInnen das Westjordanland in über 220 Teile zerstückeln. Dort kontrolliert die israelische Armee an den Grenzen zwischen den «Sicherheitszonen A, B und C» alle Autos, manchmal auch FussgängerInnen. Wegstrecken von wenigen Kilometern nehmen heute mehrere Stunden in Anspruch. Die meisten fahren mit dem Taxi bis an den nächsten Checkpoint, laufen durch Staub oder Matsch bis zur anderen Seite und steigen dort in das nächste Sammeltaxi ein. Selbst akut Kranke kommen oft nicht durch, PatientInnen mit Herzbeschwerden, schwerster Atemnot oder Magendurchbruch sind an den Kontrollpunkten gestorben, nach Aussagen Barghoutis mindestens 25 Menschen. Israelische Soldaten hinderten sieben Gebärende an der Weiterfahrt, drei Neugeborene starben bei der Geburt am Checkpoint.
Trotz dem Bedarf an akuter Versorgung besteht für Barghouti die einzige langfristige Perspektive in der Schaffung eines nationalen Gesundheitswesens, das die Behandlung der Menschen überall gewährleistet. Doch davon ist Palästina seit dem völligen Einbruch der Wirtschaft und dem Wegfall der Arbeitsplätze in Israel weit entfernt. Die palästinensische Regierung musste die Versichertenzahl der öffentlichen Krankenkasse um die Hälfte aufstocken. Gleichzeitig war sie gezwungen, die Beiträge drastisch zu senken, die Versicherungseinkünfte sanken seit September 2000 von fünfzehn auf fünf Millionen Dollar im Jahr. Das führte zur Verschlechterung der Versorgungsqualität im Gesundheitswesen und zum Ausschluss von PatientInnen. «Seit Beginn der Intifada können wir nicht mehr alle behandeln», gesteht Abu Haschisch vom Gesundheitsministerium ein, «dafür gibt es eine medizinische Auswahlkommission, die bestimmt, welche Fälle therapiert werden.»
Mobile Einheiten
Das öffentliche Gesundheitswesen ist auf Zuwendungen aus dem Ausland angewiesen, vor allem aus den arabischen Staaten und Europa. Und es hängt am Tropf der Vereinten Nationen. Seit seiner Gründung nach dem ersten israelisch-arabischen Krieg 1948 hat das Uno-Hilfsprogramm für Palästina (UNRWA) auch die medizinische Versorgung der Vertriebenen übernommen. Nahezu die Hälfte der PalästinenserInnen – im Gaza-Streifen sind es sogar vier von fünf – haben offiziellen Flüchtlingsstatus. In den UNRWA-Polikliniken erhalten sie kostenfreie Basis versorgung, bei stationären Behandlungen übernimmt das Flüchtlingshilfswerk mindestens 60, bei den Armen bis zu 95 Prozent der Kosten.
Ohne die Arbeit der Uno wäre die Gesundheitsversorgung der Bevölkerung in den Autonomiegebieten längst zusammengebrochen. Palästinensischen Nichtregierungs- organisationen wie die Medical Relief Committees und die kleinere Union of Health Work Committees, die Union der Gesundheitskomitees, sind vornehmlich in den Konfliktgebieten im Einsatz und ergänzen mancherorts das lückenhafte Angebot des palästinensischen Gesundheitsministeriums. Dessen Einrichtungen in Gaza und dem Westjordanland bieten insgesamt das grösste Behandlungsangebot. Denn nicht bei allen geht es so glimpflich ab wie bei dem 17-jährigen Hamad mit seinen beiden Schussverletzungen. Auf der Intensivstation des Schifa-Spitals liegen vier junge Männer mit Lungen- oder Nierendurchschüssen. Ein 20-Jähriger, dessen Bauchschlagader vor drei Tagen von einer Kugel aufgerissen wurde, ringt zwar in Folge eines akuten Nierenversagens noch mit dem Tod, doch erscheint es fast wie ein Wunder, dass er so eine schwere Verletzung bisher überlebt hat. Massgeblichen Anteil daran hat das Notfallrettungswesen, das unter den schwierigen Bedingungen im Gaza-Streifen überraschend gut funktioniert.
«Eines unserer grössten Probleme bestand darin, die Versorgung von Verletzten und chronisch Kranken während der Strassenblockaden zu gewährleisten», berichtet Mohammed Salama, der Leiter der Notfalldienste im Gaza-Streifen und Mitbegründer der gesundheitswissenschaftlichen Fakultät der palästinensischen Al-Kuds-Universität. «Eigentlich ist es überall nur ein Katzensprung zum nächsten Krankenhaus, aber wegen der ständigen Militärsperren müssen wir in allen vier Teilzonen ein Spital haben.» Obwohl er sonst für die Stärkung der Grundversorgung eintritt, überzeugte Salama diesmal ausländische GeldgeberInnen davon, dass der Gaza-Streifen zwei zusätzliche Kliniken braucht. Dem Krankenhauspersonal bot er an, unter gleichen Bedingungen in das jeweils nächstgelegene Spital zu wechseln, denn immer wieder hatten ÄrztInnen und Schwestern wegen der israelischen Blockaden ihre Arbeitsstelle nicht erreichen können. «Heute sind wir in der Lage, in allen vier Zonen Notfälle zu behandeln», erklärt Salama nicht ohne Stolz. «Auch die Versorgung von Chemotherapiepatienten ist überall drei Monate lang gewährleistet, und durch die Verlagerung von Geräten und den Einsatz mobiler Einheiten können wir überall Dialysebehandlungen bei Nierenkranken durchführen.»
Medizinische Versorgung in Zeiten des Krieges, das ist zurzeit eine grosse Herausforderung in den palästinensischen Autonomiegebieten. Nach den Osloer Verträgen 1993, die die palästinensische Selbstverwaltung festschrieben, konnten die Autonomiebehörden um Jassir Arafat im Gesundheitsbereich auf die Überbleibsel des israelisch geprägten Versorgungssystems zurückgreifen. Die Besatzungsmacht hatte trotz extrem niedrigen Pro-Kopf-Ausgaben für die palästinensische Bevölkerung – 13 Dollar pro Jahr gegenüber 630 Dollar für die eigenen BürgerInnen – für umfassende Impfkampagnen, Mutter-Kind-Betreuung und andere Vorbeugeprogramme gesorgt. Das Therapieangebot war hingegen sehr beschränkt. Folglich bemühte sich die Autonomiebehörde zunächst um die Verbesserung der medizinischen Einrichtungen.
Betten oder Prävention
«Dabei wurde aber der Investitionsbedarf nicht angemessen untersucht», kritisiert Siad Abdeen, der Dekan des Fachbereichs Gesundheitswissenschaften an der Al-Kuds-Universität. «Man ging davon aus, mit Erhöhung der Bettenzahl, Personalaufstockung und Erneuerung der Geräte Wunder vollbringen zu können.» Die Gesundheit einer Bevölkerung, erklärt er weiter, hänge jedoch von anderen Einflussfaktoren wie Umwelt, Lebensstandard und wirtschaftlicher Lage ab. Abdeen geht davon aus, dass sich der Gesundheitszustand der palästinensischen Bevölkerung seit Abschluss der Osloer Verträge um fünfzig Prozent verschlechtert hat. Dem ist durch die Verbesserung des Versorgungsangebots nur zu einem kleinen Teil beizukommen.
Dennoch steht vor allem für ÄrztInnen, aber auch für das Gesundheitsministerium der Wunsch nach Aufrechterhaltung eines hohen Leistungsniveaus in den Krankenhäusern im Vordergrund. Ein erheblicher Teil der Material- und Geldspenden fliesst daher in die Spitäler der Allgemein- und in das einzige der Vollversorgung, die Makassed-Klinik in Ostjerusalem.
Deren ärztlicher Direktor Arafat Hidmi zeigt die letzten Renovierungsarbeiten in dem ansonsten etwas maroden Krankenhaus, das über sechs Intensivstationen verfügt und die kompliziertesten Fälle behandelt, darunter viele Intifada-Opfer. Mittlerweile hat die Makassed-Klinik erhebliche Schulden angehäuft, die nicht mehr durch Spenden aus arabischen Staaten aufgefangen werden. Viele PatientInnen sind nicht in der Lage, den vollen Satz zu zahlen, auch das Gesundheitsministerium bezahlt die Behandlungen nur teilweise oder mit grosser Verspätung. Allein die UNRWA zeichnet sich durch zuverlässige Überweisungen aus, allerdings ist der Anteil ihrer Patienten im Makassed gering. «Trotz unseren Finanzproblemen machen wir weiter», erklärt Hidmi. «Diese Klinik ist ein nationales palästinensisches Krankenhaus, wir müssen unseren Leuten zu Diensten sein und dafür einen bestimmten Standard aufrechterhalten.»
Fachleute beobachten mit wachsender Skepsis den Widerspruch zwischen dem hohen medizinischen Anspruch und der horrenden Budgetknappheit. So kritisiert Ayescha ar-Rifai, Gesundheitsökonomin an der Al-Kuds- Universität in Ramallah, die Übermedikalisierung in der palästinensischen Gesellschaft: «Bei uns wird zu viel in die heilende Medizin gesteckt und dabei die Prävention und Grundversorgung vernachlässigt. Dabei ist Vorbeugung billiger als Heilung. Bei unseren knappen Ressourcen können wir uns das nicht leisten.» Doch der gesellschaftliche Druck auf die Autonomiebehörden ist enorm. Die zunehmende Unzufriedenheit mit der Arafat-Regierung und ihrem als zu nachgiebig empfundenen Verhalten gegenüber Israel ist spürbar. Um sich nicht zusätzlicher Kritik auszusetzen, muss sie den Intifada-Opfern jede erdenkliche Hilfe geben. Doch die erforderlichen Ressourcen fehlen an anderer Stelle. Die Fokussierung auf die akuten Probleme erweist sich als hinderlich für den Aufbau eines funktionierenden Gesundheitswesens. Die Pläne für eine flächendeckende Gesundheitsversorgung und ein einheitliches Krankenversicherungssystem müssen wohl noch eine Weile in den Schubladen des Ministeriums bleiben. Noch sind die PalästinenserInnen weit vom Aufbau eines eigenen Staates entfernt.